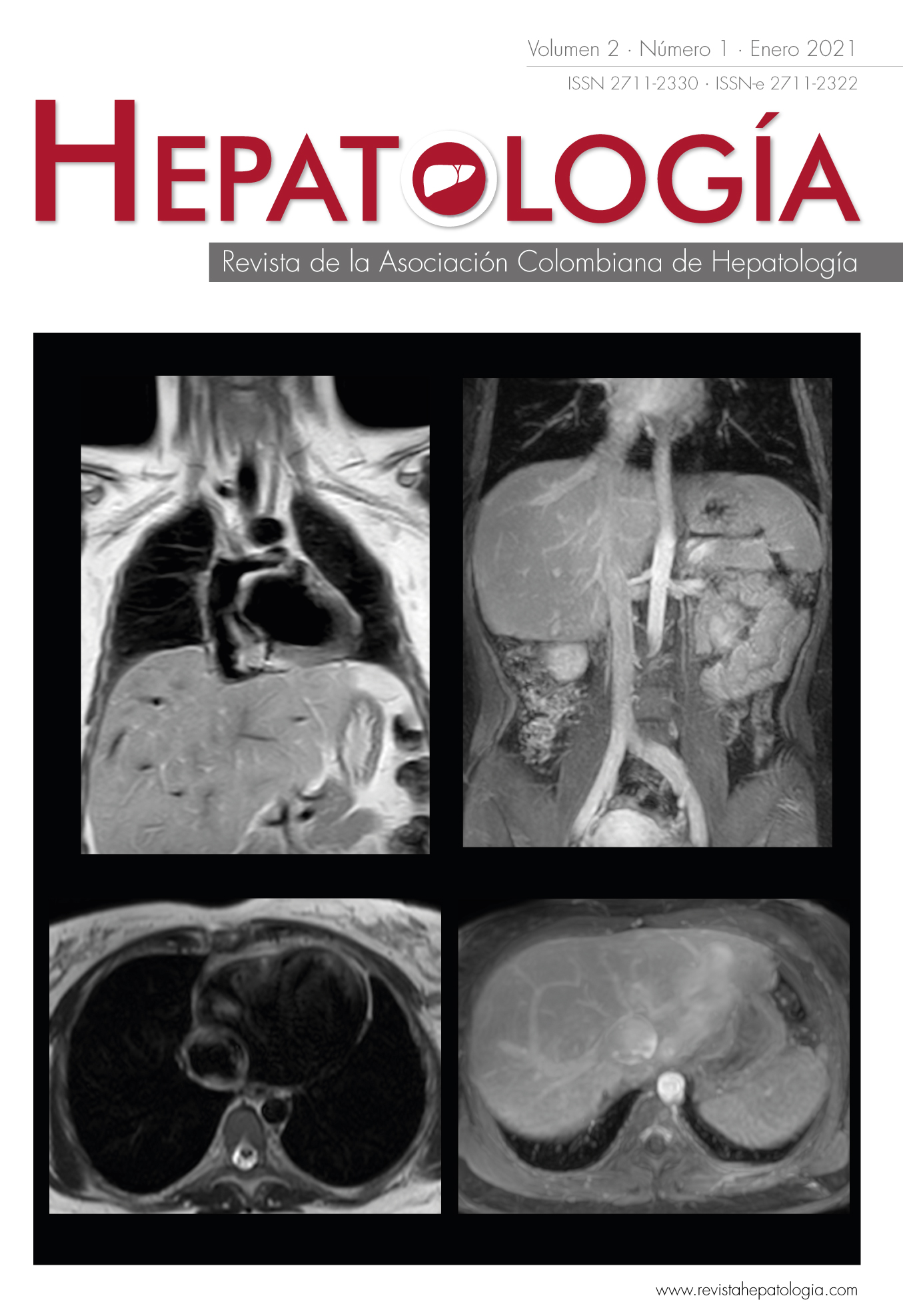
Colestasis inducida por anabólicos: reporte de caso y revisión de la literatura
DOI:
https://doi.org/10.52784/27112330.134Palabras clave:
colestasis, enfermedad hepática inducida por medicamentos, hepatopatía, esteroides anabólicos.Resumen
La función metabólica y de excreción está determinada principalmente por la actividad hepática, esto predispone al hígado a lesión inducida por toxicidad, en donde la disfunción es mediada directa o indirectamente por xenobióticos y/o sus metabolitos. La enfermedad hepática inducida por fármacos (DILI) es una condición poco frecuente, que se relaciona hasta con el 50% de las insuficiencias hepáticas agudas, y de ahí su importancia. La lesión directa puede estar dirigida a hepatocitos, conductos biliares y estructuras vasculares; no obstante, diferentes xenobióticos pueden interferir con el flujo de bilis mediante el bloqueo directo de proteínas de trasporte en los canalículos. Actualmente no existen marcadores absolutos para el diagnóstico de esta entidad y las manifestaciones clínicas pueden ser variables, desde el espectro de alteraciones bioquímicas en ausencia de síntomas, hasta insuficiencia hepática aguda y daño hepático crónico, por lo cual es principalmente un diagnóstico de exclusión basado en evidencia circunstancial. A partir de esta inferencia, se han desarrollado escalas y algoritmos para evaluar la probabilidad de lesión hepática inducida por medicamentos, tóxicos, herbales o suplementos. En la mayoría de los casos, es característico que la condición del paciente mejore cuando se elimina el fármaco responsable del daño. Aunque el patrón colestásico generalmente tiene mejores tasas de supervivencia en comparación con otros patrones, también se asocia con un alto riesgo de desarrollar enfermedad hepática crónica o ser el desencadenante de manifestaciones inmunológicas en el hígado. Se presenta el caso clínico de un paciente con patrón colestásico de DILI por uso de esteroides anabólicos.
Descargas
Referencias bibliográficas
Björnsson ES. Epidemiology, predisposing factors, and outcomes of drug-induced liver injury. Clin Liver Dis 2020;24:1-10. https://doi.org/10.1016/j.cld.2019.08.002.
Suh JI. Drug-induced liver injury. Yeungnam Univ J Med 2020;37:2-12. https://doi.org/10.12701/yujm.2019.00297.
Morales M L, Vélez L N, Muñoz M OG. Hepatotoxicidad: patrón colestásico inducido por fármacos. Rev Col Gastroenterol 2016;31:36-47.
Padda MS, Sanchez M, Akhtar AJ, Boyer JL. Drug-induced cholestasis. Hepatology 2011;53:1377-1387. https://doi.org/10.1002/hep.24229.
Andrade RJ, Lucena MI, Kaplowitz N, García-Muņoz B, Borraz Y, Pachkoria K, et al. Outcome of acute idiosyncratic drug-induced liver injury: Long-term follow-up in a hepatotoxicity registry. Hepatology 2006;44:1581-1588. https://doi.org/10.1002/hep.21424.
Bénichou C. Criteria of drug-induced liver disorders. Report of an international consensus meeting. J Hepatol 1990;11:272-276. https://doi.org/10.1016/0168-8278(90)90124-a.
Lee WM. Drug-induced hepatotoxicity. N Engl J Med 2003;349:474-485. https://doi.org/10.1056/NEJMra021844.
Tajiri K, Shimizu Y. Practical guidelines for diagnosis and early management of drug-induced liver injury. World J Gastroenterol 2008;14:6774-6785. https://doi.org/10.3748/wjg.14.6774.
Danan G, Benichou C. Causality assessment of adverse reactions to drugs--I. A novel method based on the conclusions of international consensus meetings: application to drug-induced liver injuries. J Clin Epidemiol 1993;46:1323-1330. https://doi.org/10.1016/0895-4356(93)90101-6.
Bhamidimarri KR, Schiff E. Drug-induced cholestasis. Clin Liver Dis 2013;17:519-531. https://doi.org/10.1016/j.cld.2013.07.015.
Yoshida EM, Erb SR, Scudamore CH, Owen DA. Severe cholestasis and jaundice secondary to an esterified testosterone, a non-C17 alkylated anabolic steroid. J Clin Gastroenterol 1994;18:268-270. https://doi.org/10.1097/00004836-199404000-00036.
Hussaini SH, Farrington EA. Idiosyncratic drug-induced liver injury: an overview. Expert Opin Drug Saf 2007;6:673-684. https://doi.org/10.1517/14740338.6.6.673.
Baumgarten R, Fengler JD, Markus R, Roschlau G, Schmehl V. [Cholestasis, hepatitis, peliosis--morphological substrate and clinical aspects of anabolic-induced liver damage]. Z Arztl Fortbild (Jena) 1983;77:519-522.
Soroka CJ, Boyer JL. Biosynthesis and trafficking of the bile salt export pump, BSEP: therapeutic implications of BSEP mutations. Mol Aspects Med 2014;37:3-14. https://doi.org/10.1016/j.mam.2013.05.001.
Pauli-Magnus C, Stieger B, Meier Y, Kullak-Ublick GA, Meier PJ. Enterohepatic transport of bile salts and genetics of cholestasis. J Hepatol 2005;43:342-357. https://doi.org/10.1016/j.jhep.2005.03.017.
Dawson S, Stahl S, Paul N, Barber J, Kenna JG. In vitro inhibition of the bile salt export pump correlates with risk of cholestatic drug-induced liver injury in humans. Drug Metab Dispos 2012;40:130-138. https://doi.org/10.1124/dmd.111.040758.
Vatakuti S, Olinga P, Pennings JLA, Groothuis GMM. Validation of precision-cut liver slices to study drug-induced cholestasis: a transcriptomics approach. Arch Toxicol 2017;91:1401-1412. https://doi.org/10.1007/s00204-016-1778-8.
Lang C, Meier Y, Stieger B, Beuers U, Lang T, Kerb R, et al. Mutations and polymorphisms in the bile salt export pump and the multidrug resistance protein 3 associated with drug-induced liver injury. Pharmacogenet Genomics 2007;17:47-60. https://doi.org/10.1097/01.fpc.0000230418.28091.76.
Zelcer N, Reid G, Wielinga P, Kuil A, van der Heijden I, Schuetz JD, et al. Steroid and bile acid conjugates are substrates of human multidrug-resistance protein (MRP) 4 (ATP-binding cassette C4). Biochem J 2003;371:361-367. https://doi.org/10.1042/bj20021886.
Köck K, Ferslew BC, Netterberg I, Yang K, Urban TJ, Swaan PW, et al. Risk factors for development of cholestatic drug-induced liver injury: inhibition of hepatic basolateral bile acid transporters multidrug resistance-associated proteins 3 and 4. Drug Metab Dispos 2014;42:665-674. https://doi.org/10.1124/dmd.113.054304.
Mohi-ud-din R, Lewis JH. Drug- and chemical-induced cholestasis. Clin Liver Dis 2004;8:95-132. https://doi.org/10.1016/s1089-3261(03)00124-7.
Robles-Diaz M, Gonzalez-Jimenez A, Medina-Caliz I, Stephens C, García-Cortes M, García-Muñoz B, et al. Distinct phenotype of hepatotoxicity associated with illicit use of anabolic androgenic steroids. Aliment Pharmacol Ther 2015;41:116-125. https://doi.org/10.1111/apt.13023.
Bird CE, Masters V, Clark AF. Dehydroepiandrosterone sulfate: kinetics of metabolism in normal young men and women. Clin Invest Med 1984;7:119-122.
Ramachandran R, Kakar S. Histological patterns in drug-induced liver disease. J Clin Pathol 2009;62:481-492. https://doi.org/10.1136/jcp.2008.058248.
Green RM, Crawford JM. Hepatocellular cholestasis: pathobiology and histological outcome. Semin Liver Dis 1995;15:372-389. https://doi.org/10.1055/s-2007-1007288.
Zimmerman HJ, Lewis JH. Drug-induced cholestasis. Med Toxicol Adverse Drug Exp 1987;2:112-160. https://doi.org/10.1007/BF03260010.
Pauli-Magnus C, Meier PJ. Hepatobiliary transporters and drug-induced cholestasis. Hepatology 2006;44:778-787. https://doi.org/10.1002/hep.21359.
Glober GA, Wilkerson JA. Biliary cirrhosis following the administration of methyltestosterone. JAMA 1968;204:170-173.
Beermann B, Ericsson JLE, Hellström K, Wengle B, Werner B. Transient cholestasis during treatment with ajmaline, and chronic xanthomatous cholestasis after administration of ajmaline, methyltestosterone and ethinylestradiol. Acta Med Scand 1971;190:241-250. https://doi.org/10.1111/j.0954-6820.1971.tb07425.x.
Descargas
Publicado
Cómo citar
Número
Sección
Licencia

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
La política de reconocimiento de autoría de Hepatología se basa en los criterios indicados por el ICMJE para conferir crédito de un trabajo a una persona, a la vez que se le atribuye responsabilidad por la publicación del mismo.